现在的位置:主页 > 期刊导读 >
妊娠期糖尿病对双胎妊娠围产结局的影响
【作者】网站采编【关键词】【摘要】妊娠期糖尿病是指妊娠前糖代谢正常,妊娠期才出现的一种特殊的糖尿病类型。国际糖尿病协会报告说,全球六分之一(16.8%)的孕妇受到糖尿病的影响,大多数(86.4%)被归类为GDM [
妊娠期糖尿病是指妊娠前糖代谢正常,妊娠期才出现的一种特殊的糖尿病类型。国际糖尿病协会报告说,全球六分之一(16.8%)的孕妇受到糖尿病的影响,大多数(86.4%)被归类为GDM[1]。在单胎妊娠中,GDM与不良的围产结局有关,比如巨大儿﹑胎儿生长受限﹑肩难产﹑分娩创伤﹑新生儿呼吸窘迫综合征﹑新生儿低血糖等。有研究提示在发育的早期阶段暴露于高血糖环境中会增加胎儿成年后患上2型糖尿(type 2 diabetes mellitus,T2DM)的风险[2]。近年来随着辅助生殖技术(assisted reproductive technology, ART)广泛应用,双胎妊娠的发生率逐渐增加。双胎妊娠属于高危妊娠,与单胎妊娠相比,围产期死亡增加了三倍[3]。那么双胎妊娠合并妊娠期糖尿病是否更复杂化,是否叠加了不良围产结局?现做以下回顾性分析,以便了解妊娠期糖尿病对双胎妊娠围产结局的影响。
1 一般资料与方法
1.1 一般资料
选择2017年1月—2017年12月在福建省妇幼保健医院产科建档﹑住院分娩的合并GDM的双胎妊娠孕产妇101例作为观察组,随机抽取同期血糖正常的双胎妊娠孕产妇104例作为对照组。GDM诊断符合WHO关于GDM的诊断标准;剔除孕前患有糖尿病或糖耐量异常,在孕24~28周完成糖耐量筛查;双胎妊娠孕产妇选择标准:(1)剔除分娩孕周<28周的孕产妇。(2)剔除孕期服用对胎儿致畸的药物。收集两组孕产妇的临床资料,内容包括:孕产妇的住院病历号﹑门诊就诊卡号﹑姓名﹑年龄﹑身高﹑体质量,核算体质量指数(body mass index,BMI)﹑孕期增重﹑分娩孕周﹑受孕方式﹑双胎绒毛膜性;记录早产﹑胎膜早破﹑前置胎盘﹑胎盘早剥﹑HDCP﹑产后出血﹑分娩方式等妊娠合并症及并发症信息;记录新生儿出生体质量﹑性别﹑双胎不同一性﹑新生儿窒息﹑新生儿高胆红素血症﹑新生儿低血糖﹑新生畸形等信息。
加快职业教育改革 微课一词的出现是时代的需要,微课的兴起是信息化时代职业教育的必然选择,随着教育不断改革和创新,传统的课堂教学模式已经逐渐被取代。高职院校的学生一般情况下都会对新鲜事物产生好感,但是又缺乏对知识的巩固和预习能力,微课教学模式正好能改善这一问题[6]。微课也可以共享到客户端,学生只需要根据所学学科在课前下载客户端进行预习,在课堂中结合教师的讲解进一步深化内容,课后进行内容巩固。因此,高职院校实行微课教学适应了教育现代化的趋势。
观察组孕产妇基本资料与对照组比较,观察组BMI﹑受孕方式﹑双胎绒毛膜性与对照组比较差异无统计学意义(均P >0.05)。见表1。
1.2 诊断标准
1.2.1 GDM诊断方法以孕妇(24~28)周行口服葡萄糖耐量实验(oral glucose tolerance test,OGTT)筛查[4]:测空腹血糖,服75 g葡萄糖后(1~2)h 3次静脉血糖,界值分别为5.1 mmol/L﹑10.0 mmol/L﹑8.5 mmol/L,任何1项达到或超过界值,即可诊断为GDM。
观察组孕产妇并发症与对照组比较,观察组分娩方式﹑早产﹑胎膜早破﹑HDCP﹑胎盘早剥﹑前置胎盘﹑产后出血等差异无统计学意义(P>0.05)。见表2。
1.3 观察指标
新生儿情况与对照组比较,观察组新生儿出生体质量高于对照组(P<0.05);双胎体质量不同一性发生率低于对照组(P<0.05);新生儿窒息﹑新生儿高胆红素血症﹑新生儿低血糖﹑新生儿畸形差异无统计学意义(P>0.05)。见表3。
将所收集原始数据采用SPSS 18.0软件包进行相关因素对比分析,计数资料用(n,%)表示,采用χ2检验,P<0.05表示差异有统计学意义。
1.4 统计学方法
通过测试与计算,本设计新型低功耗安防系统是完全可以实现的,且具备功耗低、功能全面、接口标准、扩展性强、搭建方便、投资低的特性,取得了良好的效果。不仅满足了油气管道阀室对安防系统的功能需求、低功耗需求,更能够满足远程巡检的需求,提高了运维人员的巡检效率,减少了无效巡检次数。同时,由于耗电量较低,降低了太阳能系统的容量,减小了极板的面积,减少了阀室用地面积。大大降低了偏远阀室进行安防系统建设与运行维护的整体投资。有广阔的应用前景,为地处偏远、耗电量受限、征地面积较小的阀室进行安防系统的建设,提供了良好的解决方案与设计思路。
表1 两组孕产妇一般资料

表2 两组孕产妇并发症情况[例(%)]

组别 例数 分娩方式 早产 胎膜早破 HDCP 胎盘早剥 前置胎盘 产后出血剖宫产 顺产观察组 101 85(84.2) 16(15.8) 56(55.0) 15(14.9) 18(17.8)) 7(6.9) 2(2.0) 4(4.0)对照组 104 86(82.3) 18(17.7) 48(46.1) 17(16.3) 17(16.3) 4(3.84) 5(4.8) 8(7.7)χ2 值 - 0.080 1.770 0.087 0.079 0.960 - 1.295 P 值 - >0.05 >0.05 >0.05 >0.05 >0.05 >0.05 >0.05
表3 两组新生儿情况
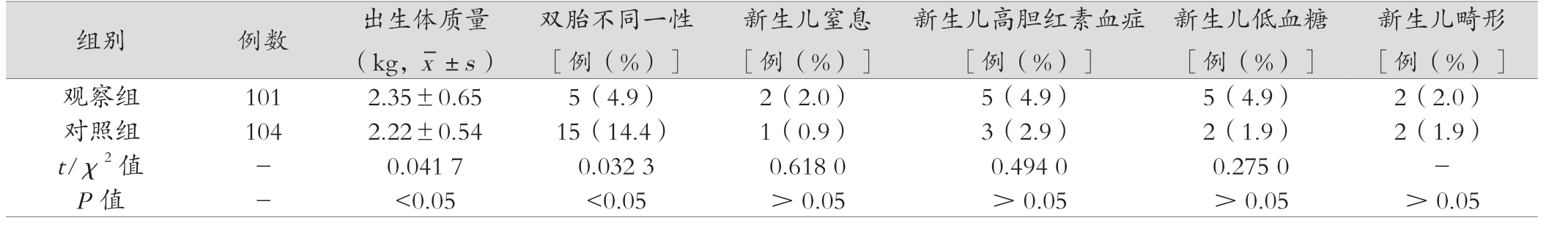
组别 例数 (出kg生,体-x质±s量)双[胎例不(同%)一]性[新例生(儿%窒)息]新生[儿例高(胆%红)素]血症 新[生例儿(低%)血]糖[新例生(儿%畸)形]观察组 101 2.35±0.65 5(4.9) 2(2.0) 5(4.9) 5(4.9) 2(2.0)t对/χ照2 组值 1-0 4 2.2 0.2 0±4 1 0.75 4 15 0(.0 1 34 2.4 3) 1 0(.6 0 1.89 )0 3 0(.4 2 9.49 )0 2 0(.2 1 7.59 )0 2(1-.9)P 值 - <0.05 <0.05 >0.05 >0.05 >0.05 >0.05
2 结果
2.1 两组孕产妇并发症情况比较
1.2.2 双胎体质量不同一性,体质量不同一性是指双胎两个胎儿间出生体质量差异[双胎体质量差异=(大胎体质量-小胎体质量)/大胎体质量×100%]≥25%[5]。
2.2 两组新生儿情况比较
观察两组孕产妇的BMI﹑受孕方式﹑绒毛膜性等一般情况,比较两组孕产妇分娩方式﹑早产﹑胎膜早破﹑妊娠期高血压疾病(hypertensive disorders complicating pregnancy,HDCP)﹑前置胎盘﹑胎盘早剥﹑产后出血﹑新生儿窒息﹑新生儿高胆红素血症新生儿低血糖﹑新生儿畸形等差异。
3 讨论
观察组与对照组孕期体质量增加差异无统计学意义。考虑此次研究的对象均为我院定期产检孕妇,对GDM孕妇规范化管理,一确诊GDM,本院产科医师立即给予糖尿病宣教,专门营养师制定符合孕妇体质的个性化饮食及运动方案,经规范管理后定期监测血糖变化,再做针对性的调整,必要时辅助胰岛素降糖治疗。糖尿病孕妇基本靠饮食控制和适当运动可以达到满意的效果,针对控制不满意的孕妇辅助予药物治疗。国外的文献报道妊娠早期缺乏身体活动患妊娠期糖尿病的风险较高[7]。低体力活动,超重或肥胖以及饮食多样性不足与GDM显著相关,强烈建议对孕妇进行例行检查和健康生活方式指导[8]。
随着二胎政策的开放,高龄孕产妇的比例也在增加。高龄孕产妇易对孕妇自身及新生儿造成不良结局,因此应提倡适龄妊娠[6]。临床上对高龄双胎妊娠者,需警惕合并GDM可能,针对高龄孕妇应及时行OGTT筛查,避免漏诊,加强孕期监督管理。
工程造价自然离不开对资金的预算和估计。而一个工程项目所牵涉到对象包括了:所有的人员费用、原材料费用、设备费用等诸多的资金往来,再加之牵涉的单位和人员的众多,就使得工程款项的数额动辄以百万计算。
观察组与对照组受孕方式相比差异无统计学意义,但是辅助助孕比率略高。辅助生殖技术广泛应用,是不孕症夫妇的福音,关于辅助助孕与自然受孕双胎并发症等研究报道观点各不相同,有文献提到体外受精-胚胎移植(in vitro fertilization-embryo transfer,IVF-ET)术后双胎与自然受孕双胎在宫内生长发育及并发症发生率等风险大致相似[9],但是也有文献报告GDM可显著提高IVF-ET术后双胎妊娠母体与围产儿发生并发症的风险[10]。不同研究结果可能由于样本数量较少导致,今后还需要大样本﹑多中心前瞻性统计分析。本研究中观察组与对照组产妇分娩方式以剖宫产居多。考虑双胎妊娠属于高危妊娠,阴道分娩的风险及并发症多,具备产科剖宫产手术指征,故大部分孕产妇选择剖宫产。
准公益性的坑塘建设资金主要来源于政府补贴和信贷,涉农金融机构是向农村注入农民贷款资金的主渠道,由于国家金融机构的商业化经营行为,出现离农倾向,使农村大量资金向城市逆向流动。例如中国邮政储蓄银行储蓄65%的资金来源于农村,但几乎90%以上的资金,通过转存央行或者以办理存款方式转存城市商业银行等途径,造成资金从农村向城市的逆向流动,导致农村资金匮乏,贷款难成为准公益坑塘建设的制约因素。
观察组与对照组比较双胎体质量不同一性的发生率更低,可能GDM对双胎不同一性具有独特的影响,魏艳等也有相同的研究结果[11],但具体机制尚不明确,可能由于双胎妊娠孕妇胰岛素抵抗增加而导致营养物质(包括葡萄糖﹑脂类和氨基酸)向胎盘输送的增加[12]。本研究中两组在胎膜早破﹑早产﹑产后出血﹑HDCP﹑胎盘早剥﹑前置胎盘的发生率差异无统计学意义。观察组和对照组比较,新生儿窒息﹑新生儿低血糖﹑新生儿高胆红素血症﹑新生儿畸形等差异无统计学意义。虽然GDM增加了单胎妊娠的不良母儿结局,但是在双胎妊娠合并GDM中不良围产结局可能会减轻[12]。
综上所述,GDM孕妇经规范管理治疗后没有增加双胎妊娠不良围产期结局。
[1] Cho NH,Shaw JE,Karuranga S,et al.IDF diabetes Atlas:global estimates of diabetes prevalence for 2017 and projections for 2045[J].Diabetes Res Clin Pract,2018,138:271-281.
[2] Guardo FD,Currò JM,Valenti G,et al.Non-pharmacological management of gestational diabetes:The role of myo-inositol[J].Journal of Complementary and Integrative Medicine,2019(0111):1553-3840.
[3] Murray SR,Bhattacharya S,Stock SJ,et al.Gestational age at delivery of twins and perinatal outcomes:a cohort study in Aberdeen[J].Wellcome Open Res,2019(4):65.
[4] 中华医学会妇产科学会产科学组.中华医学会围产医学分会妊娠合并糖尿病协作组妊娠合并糖尿病诊治指南(2014)[J].中华围产医学杂志,2014,17(8):537-545.
[5] 朱玮,范建霞,仇静波.双胎妊娠孕期不同阶段体质量增长速度与母婴结局的关系[J].实用妇产科杂志,2017,33(5):381-384.
[6] 杨莉,田杰,王跃芬.合并妊娠期糖尿病高龄初产对妊娠机器结局的影响[J].四川医学,2015,36(12):1657-1660.
[7] Do Nascimento GR,Borges MDC,Figueiroa JN,et al.Physical activity pattern in early pregnancy and gestational diabetes mellitus risk among low-income women:a prospective cross-sectional study[J].SAGE Open Med,2019(7):1-7.
[8] Muche AA,Olayemi OO,Gete YK.Prevalence of gestational diabetes mellitus and associated factors among women attending antenatal care at Gondar town public health facilities,northwest ethiopia[J].BMC Pregnancy Childbirth, 2019, 19(1): 334.
[9] 卢江炜,汤雪娟,顾翼洋.洋体外受精-胚胎移植术后双胎与自然受孕双胎临床结局分析[J].现代实用医学,2019,31(1):77-79.
[10] 黄诗华.妊娠期糖尿病对体外受精-胚胎移植双胎妊娠结局的影响[J].临床医学工程,2018,(25)11,1491-1492.
[11] 魏艳,何伟.妊娠期糖尿病对双绒毛膜性双胎妊娠母儿的影响[J].中国妇幼保健,2019, 34(4):737-739.
[12] Foeller ME,Zhao S,Szabo A,et al.Neonatal outcomes in twin pregnancies complicated by gestational diabetes compared withnondiabetic twins[J].Journal of Perinatology,2015 ,35(12):1043-1047.
The Influence of Gestational Diabetes Mellitus on Perinatal Outcomes of Twin Pregnancy
文章来源:《中国卫生标准管理》 网址: http://www.zgwsbzglzz.cn/qikandaodu/2020/0522/342.html

